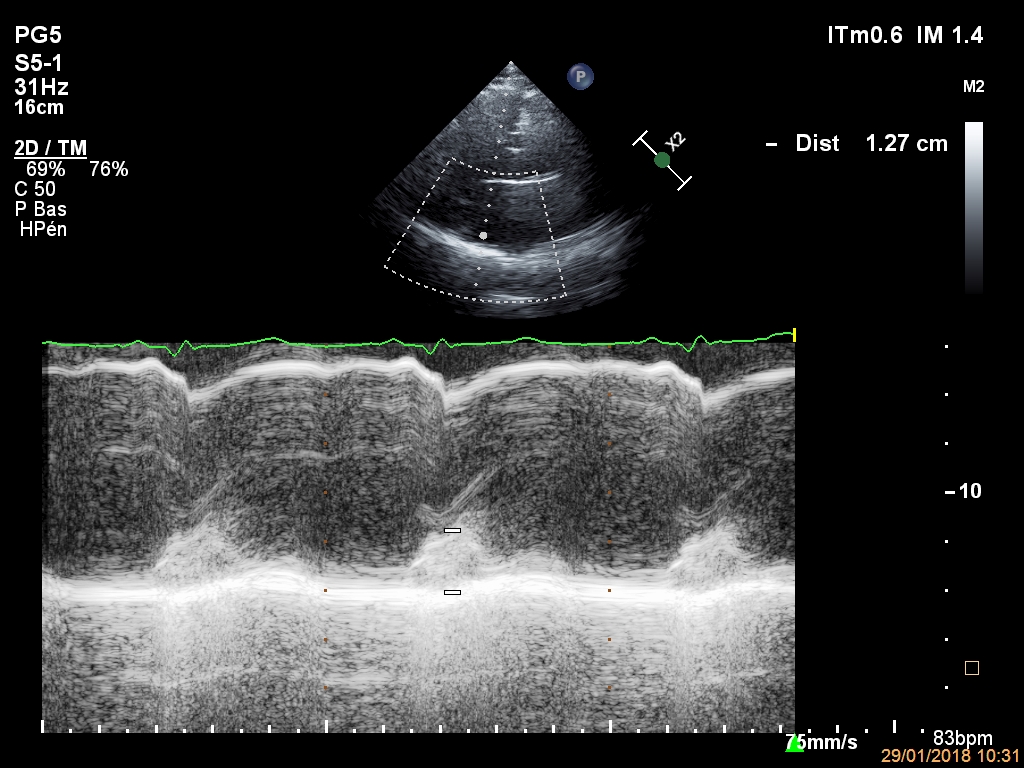
Une pièce en plus
Dans le cadre de ce blog FBI (Franco-Belge Imaging), Olivier nous propose un nouveau cas clinique (Merci Olivier!!!). Il s’agit d’une patiente de 60 ans en fibrillation atriale avec décompensation cardiaque droite. Elle a comme antécédent notable une correction de CIA à l’âge de 10 ans. Voici son échographie : PSGA : parasternal long axe …