A moitié plein, à moitié vide…
Je vais tenter de donner ma vision du cas précédent. Elle ne diffère pas beaucoup de celles que vous m’avez proposées, et, puisqu’il n’y a pas eu de KTD, je ne suis pas sur d’être dans le vrai. Cependant j’ai quelques arguments gardés sous le coude pour faire le malin.
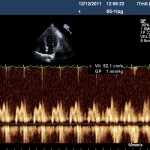
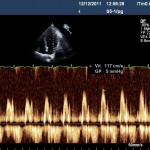
Commençons par le coté gauche : les pressions de remplissages gauches (PRG) sont élevées, le flux mitral est restrictif, le E>>A, le E/E’ est peu informatif (mais ça ne change pas beaucoup de d’habitude), la durée de A mitrale est très supérieur à celle de A pulmonaire et il existe une grande onde D dans le flux de la veine pulmonaire (non visible sur la photo). Cette fois, j’ai testé une manœuvre de valsalva, dont voici le résultat :
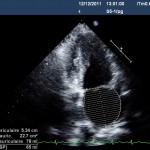
La vélocité de l’onde E diminue de moitié, et le flux mitral s’inverse, démontrant le trouble de relaxation sous-jacent, le flux mitral initial ne peut donc pas être un flux « normal ». L’OG est dilatée, la mesure en Simpson biplan est à 38 ml/m2, ce n’est pas énorme, mais c’est supérieur au cut-off de 35.
Pourquoi un ventricule qui développe presque 80% de FEVG n’est pas capable d’encaisser une poussée tensionnelle sans augmenter ses pressions de remplissage gauches? Il y a une dysfonction VG sous jacente, le strain longitudinale global est à -16, bref, le ventricule s’écrase, mais il n’y a plus de raccourcissement base apex, et probablement plus de torsion. Cette atteinte donne sur la boucle un aspect « d’échogénicité parfaite », puisque le muscle cardiaque ne conserve un mouvement que dans une direction sur trois!
Que ce se passe-t il à droite ?
Les patients en crise hypertensive sont « vides », et ce patient ne fait pas exception à la règle. Le VD est hyperkinétique, la vélocité de l’IT ne dépend donc plus uniquement de la pression pulmonaire, mais de la pression exercée par le VD sur le volume d’éjection. Si l’hypokinésie VD conduit à sous estimée les pressions droites, l’hyperkinésie (anémie, hyperdébit sur beri-beri, hyperthyroïdie, sténose pulmonaire) conduit à une surestimation de la PAP, qu’il possible de rattraper en calculant les résistances.
Les résistances pulmonaires sont ici normales (explications ici), inférieures à 2 UW, le flux sous pulmonaire est d’aspect normal, sans temps d’accélération court et sans encoche mesosystolique. Je pense qu’il n’y a pas d’HTAP.
Monsieur à donc une élévation des PRG sur une relation défavorable du couple ventriculo-arteriel et une dysfonction VG débutante, mais SANS hypervolémie, voire même avec une hypovolémie droite.
Reste à comprendre le flux mitral avec un temps de remplissage très court, en l’absence de BAV1, et en l’absence d’asynchronisme intra-VG évident. Peut on avoir un asynchronisme auriculo-ventriculaire isolé? Est-ce du à une dysfonction atriale? Ou est-ce le temps de relaxation isovolumique qui est tellement long qu’il ne laisse plus assez de temps au reste de la diastole?
Un joli petit article gratuit de Sherif F. Nagueh (encore lui) pour mieux comprendre les PRG :
Established and Novel Clinical Applications of Diastolic Function Assessment by Echocardiography dans Circulation imaging.
L’autre solution est de demander à votre réanimateur de proximité.
Ce que vous ne comprenez pas, lui l’a compris depuis belle lurette! 😉
A bientôt,
Philippe.
Bonjour,
avant même de lire les 2 dernières lignes de votre post, je me disais que cette situation était frequente chez nos patients de réanimation et que j’étais surpris et ravi qu’un cardiologue est ce raisonnement hémodynamique!
L’étude des pressions de remplissage chez nos patients intubés ventilées me passionne depuis longue date, tout comme l’echocardiographie.
A l’inverse, les peu d’études qui existent tendent à faire croire qu’avec des paramètres combinées E/e’ on est capable de dire surcharges ou non. Le réanimateur devrait rester umble et être multiparametriques! Comme vous 😉
amicalement
Cédric (ph réa rennes)
Merci Cédric pour ce commentaire. L’évaluation des PRG est déjà un exercice difficile chez nos chroniques réveillés, en décubitus lateral gauche, mais alors sur des patients de réa… je frémis quand on me pose la question! (Heureusement, les réanimateurs posent des questions, mais n’écoutent jamais les réponses ;-))
Le E/Ea est trop beau pour être honnête à mon sens. A mon humble avis, pour faire de l’echo en réa, il faut d’abord VOIR le cœur (d’où l’intérêt d’avoir une bonne machine, du contraste, de l’ETO), puis croiser les données (clinique-bio-radio-echo-et bon sens).
Quoiqu’il en soit, c’est un exercice passionnant!
Merci pour la visite, et à bientôt,
Philippe
TRès jolie démonstration… Très élégante comme disait mon prof de Maths (en parlant toujours de celles des autres). L’augmentation aigûe de la post charge entraine une diminution de la force contractile habituellement mise en évidence par la baisse de la FE, mais là c’est le strain longitudinal et la torsion qui sont les premiers atteints… Cela a sûrement du être étudié dans la littérature…
Je propose une explication possible pour la baisse du temps de remplissage G :L’augmentation du temps de pré éjection , qui est aussi un paramètre de fonction VG (Cher à Serge Cazeau), et qui est dépendant de la post charge aussi : l’explication mécanique (sur fibre isolée) est la relation inverse qui existe entre la vitesse initiale de raccourcissement de la fibre et l’augmentation de la charge.(Sonnenblick 1966), c’est un peu désuet mais ça doit fonctionner encore.
Incontestablement, il y a une phase du cycle qui bouffe du temps à l’autre, et en soit, dès qu’on mélange la diastole et la systole, on s’approche du concept d’asynchronisme (il n’y a qu’à voir le mal qu’on a faire un simpson sur une CMD désynchronisée, la diastole se termine après le QRS, la mitrale fuit en diastole…). Est-ce une augmentation du temps pré-éjectionnel ou une augmentation du TRIV (qui augmente aussi avec l’élévation des PRG? Y a-t il un hémodynamicien dans la salle?
J’ai trouvé ça sur pubmed : Resting global and regional left ventricular contractility in patients with heart failure and normal ejection fraction: insights from speckle-tracking echocardiography.
Yip GW, Zhang Q, Xie JM, Liang YJ, Liu YM, Yan B, Lam YY, Yu CM.
Ils confirment effectivement l’altération fréquente du strain et de la torsion chez les insuffisants cardiaques à FEVG conservée. Une équipe de la Mayo avait fait un travail similaire avec la fraction de raccourcissement à mi-VG que tu affectionnes tant!
(J Am Coll Cardiol. 2009 Jul 28;54(5):410-8.
Contractility and ventricular systolic stiffening in hypertensive heart disease insights into the pathogenesis of heart failure with preserved ejection fraction.)
Une seule solution : L’ONDE DE POULS! On va créer le concept de désynchronisation ventriculo-artérielle, (et peut-être même expliquer où se cache l’HTA masquée?)
à demain!
Philippe