FACE B – Version tempête…
Un patient sans aucun suivi médical est ré-admis en pneumologie pour fièvre, un peu plus d’un mois après son hospitalisation pour pneumopathie. En guise de pneumopathie, la lecture du dossier nous apprend que le motif de consultation initial était « douleurs abdominales ». Le patient a reconsulté 24h après sa sortie pour récidive, il est sorti avec un diagnostic d’infection urinaire sur un ECBU positif à Klebsielle.
Il est tabagique, l’état général est très moyen, la biologie retrouve un syndrome inflammatoire avec hyperleucocytose et une petite anémie.
Le foyer radiologique a un peu régressé :
Les premières hémocultures sont négatives (il n’y avait pas eu d’hémocultures lors de la première hospitalisation).
Devant la persistance d’un souffle systolique à l’examen clinique, une échographie est demandée, pour documenter la valvulopathie chez ce patient qui n’a jamais autant consulter les médecins de sa vie.
PSPA from fish Nip echocardiographie on Vimeo.
12051520141226–1-IM 0003-results from fish Nip echocardiographie on Vimeo.
12051520141226–1-IM 0010-results from fish Nip echocardiographie on Vimeo.
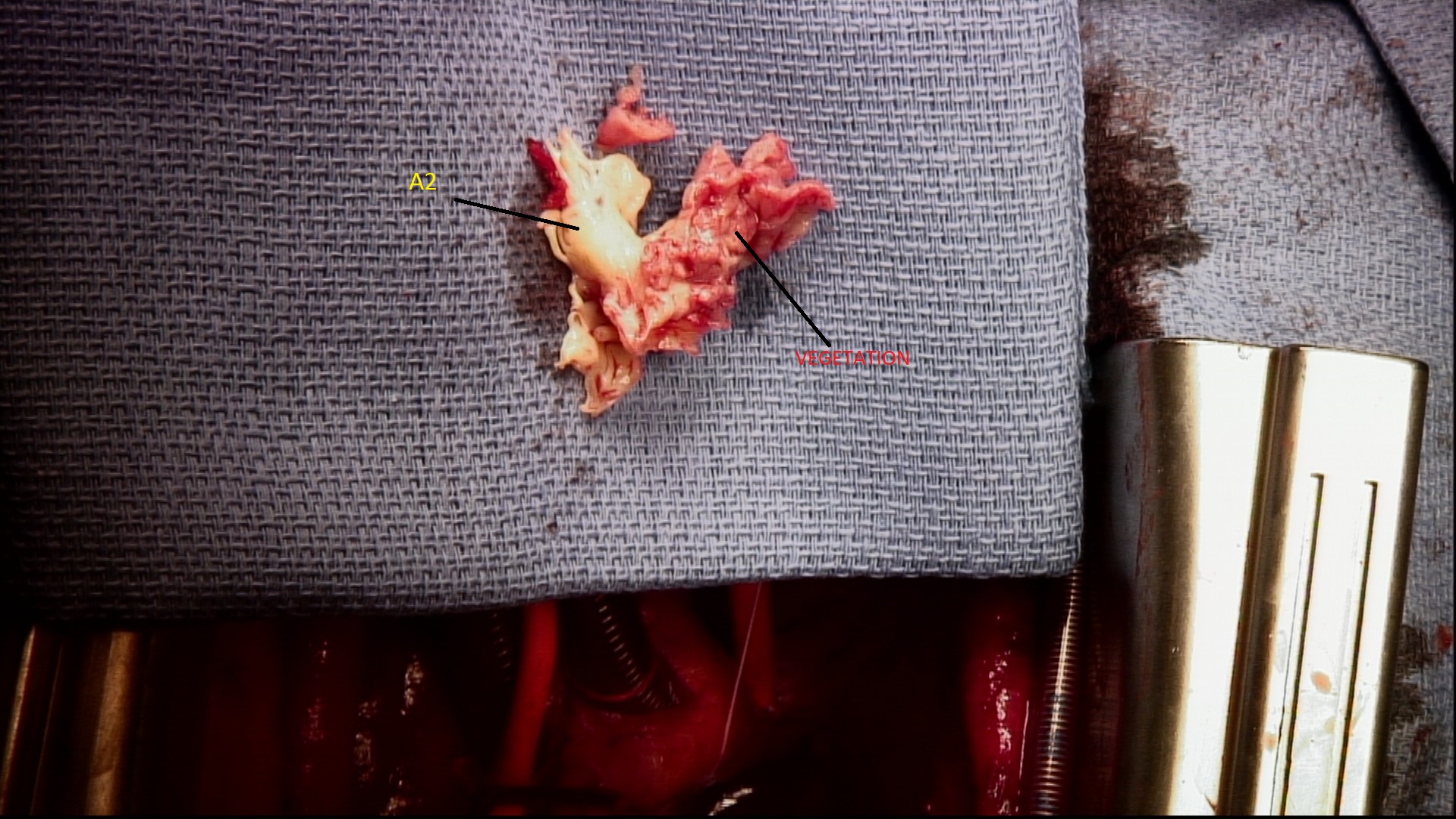
Il s’agissait donc d’une endocardite mitrale, avec une perforation de A2 au pied de la végétation, compliquant un SAM sur CMH (sans hypertrophie majeure d’ailleurs, le septum est à 12 MM, le diagnostic de CMH repose ici surtout les anomalies mitrales)
Avec le recul, la médecine est toujours un peu plus facile…
Était-ce réellement une pneumopathie à Klebsielle (même germe dans les hémocultures qui ont finit par pousser) ou était-ce un OAP unilatéral sur une insuffisance mitrale par perforation de la grande valve?
Je penche plutôt pour la pneumopathie.
Il y a certes des arguments pour l’OAP :
– La présentation atypique sans toux productive
– la direction du jet d’IM qui est effectivement vers la veine supérieure gauche (et l’auricule en parasternal grand axe)
– La difficulté de réellement quantifier le retentissement d’une IM aiguë, dans une petite oreillette
Il y a aussi des arguments contre :
– La quantification de l’IM!
– L’absence d’HTAP
– L’amélioration spontanée du foyer sans diurétique, avec pluôt une aggravation de l’insuffisance mitrale.
– Le scanner post-opératoire (qui du coup perd un peu de sa valeur) est lui franchement en faveur d’une pneumopathie (post-op?)
Au delà de cette histoire d’OAP, ce dossier est une excellente illustration de la subjectivité de notre interprétation de l’imagerie, et de l’influence de toutes les informations recueillies avant le test sur l’analyse du test.
Face A, cette première écho à été demandée pour « diagnostic de souffle », chez un patient sortant, « cadré », donc dans une optique « bilan chronique », j’ai donc décrit la CMH, j’ai même zoomé sur cette mitrale, sans voir la petite végétation, qui n’a pas échappée à Odile, Clément et Doudou.
Face B, (la version moins commerciale ou s’exprime la sensibilité de l’artiste), il s’agit d’un dossier flou, comment souvent dans ces endocardites lentes, avec beaucoup d’incertitudes. L’echo aurait peut-être été interprétée différemment si elle avait été réalisée dans cette optique.
Enfin, ce dossier nous rappelle que la CMH fait partie des cardiopathies à risque d’endocardite infectieuse, et qu’un mécanisme d’IM peut en masquer un autre…
Merci à tous pour votre participation!
(PS pour Odile, tu peux revenir avant 2016!)



ah ah trop forte , appelez-moi Professeur Fish Nipette !
J’avais pas vu la végétation sur la mitrale :). maintenant que je regarde de nouveau la boucle elle me saute aux yeux, c’est fou!
ce cas montre bien que l’imagerie médicale ne peut se concevoir qu’avec des données cliniques!!
par ailleurs, cela montre également qu’il ne faut pas se précipiter pour faire une ETT/ETO chez un patient suspect d’endocardite. c’est souvent dans ce cas là que l’on a plein de faux négatifs.
Merci pour ce cas, c’est la médecine faillible et pleine de doutes que nous pratiquons tous!
Pas sûr que la quantification de l’IM soit un argument contre. On ne parle pas ici d’un OAP par augmentation de la PTDVG, mais d’un OAP par obstruction d’une veine par un flux dirigé vers elle. On peut imaginer qu’un gradient élevé entre un bonne pression systolique dans le VG (le SAM aidant) et des pressions auriculaires gauches pas si élevées, dans un petit orifice crée un jet fin et véloce. Les diurétiques n’amélioreront pas ça. Si le remplissage des cavités gauches change ou que le trou grossit, le jet est plus joufflu, moins directionnel, donc moins obstruant.
Il n’y a pas de pneumopathie, comme par hasard au même germe de l’endocardite, et comme par hasard dans le territoire de la veine obstrué par la régurgitation mitrale. Le scanner peut aussi bien être de l’OAP.
avoir des costauds des campagnes comme patients donne un gros avantage en matière d’endocardite; l’écho au deuxième mois de fièvre est plus rentable que précocèment pour ces pauvres parisiens affolés par 2 jours à 38
de formation préhistorique avant la naissance de l’eto je balaye et rebalaye en tranverse psg jusqu’à avoir le sentiment souvent fallacieux d’avoir « compris » la mitrale